この表は右にスクロールできます。
| 目的 | 健診日程と会場 | 検査項目 | |||
|---|---|---|---|---|---|
| 特定健康診査 自己負担 基本項目 0円 (追加検査は全額自己負担) |
40歳以上75歳未満の組合員・被扶養者を対象とした、生活習慣病の早期発見と予防を目的とした健診(メタボ判定を目的とした検査)です。 | 共済組合が契約した病院にて自らが予約した日程で受診 | 身体計測、血液検査、尿検査等の基本項目
|
||
| 総合健診 自己負担 組合員(現職のみ) 0円 被扶養者 6,800円 |
組合員、被扶養配偶者、40歳以上75歳未満の被扶養者(配偶者に限らない)を対象とした、疾病の早期発見と予防を目的とした健診です。 | 基本的に所属所(被扶養者の場合は扶養する組合員の勤め先)、任意継続組合員は元所属所にて実施 日程は各所属所の定めた日 |
身体計測、血液検査、尿検査、血圧、視力、聴力+年代により追加項目(眼底、心電図、各種がん検診) (年代別検査項目表
|
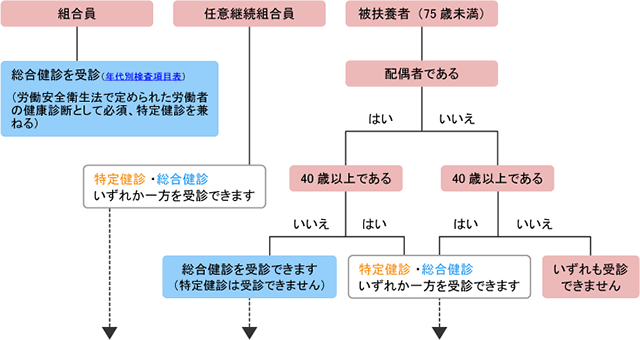
| ※ | 40歳以上の総合健診を受診した方は、総合健診にて特定健診を受けたとみなし、特定健診を別途受診する必要はありません(いずれか一方しか受診できません)。 |
|---|---|
| ※ | 組合員に任意継続組合員も含みます。 |
令和7年1月現在
1988年(昭和63年)に始まった総合健診は、労働安全衛生法に基づく事業主健診(職員健診)とがん検診を含む生活習慣病予防健診を兼ねたものとして、所属所と一体的に実施しています。また、40歳以上75歳未満の方では特定健診を兼ねています。
法定外に付加する検査項目は、専門職による検討により人間ドックに相当するものとして、年代別に検査項目を設定しています。
| ・事業主健診 | : | 事業主が労働者の健康状態を評価して適切な就業上の措置を行うとともに、労働者自身が適切な健康保持増進のための取組に資することを目的に実施しています。 |
|---|---|---|
| ・特定健診 | : | 生活習慣病の発症・重症化を予防するため、メタボリックシンドローム(内臓脂肪症候群)に着目して生活習慣の改善が必要な人を発見し、保健指導を行い、対象者が自らの生活習慣を見直し、改めることで、生活習慣病になる前の段階で食い止め、より健康な状態に戻すことを目的として、40歳以上75歳未満の方に対して共済組合に実施が義務付けられています。 |
| ・生活習慣病予防健診 | : | 組合員及び被扶養者の健康保持増進のための必要な事業として健康診査を実施しています。 |
| ・がん検診 | : | 「がんの死亡率を減少させること」を目的とした検診です。総合健診では、対象年代の方に胃がん、大腸がん、乳がん、子宮頸がん検診を行っています。多くのがんをみつけることはがん検診の目的ではないとされています。症状がある場合は、すぐに医療機関を受診してください。 共済組合や事業主は、厚生労働省において平成30年3月に作成・公表された「職域におけるがん検診に関するマニュアル」を参考にがん検診を実施することが求められています。 |
「そこから2年間も放っておいて大丈夫なのか?」とご心配される方もあると思いますが、乳がんは過去の統計からも増殖が遅い”がん”だということが分かっています。がん検診に関する専門家の見解として2年間治療をしなくても早期がんのままであることが多いことが確認され、2年に1回の乳がん検診を毎回受けておけば、大体の場合は治る段階でがんを見つけることができるとして、実施間隔が設定されています。また、がん検診にはメリットのみならずデメリットもあります。40歳以上の女性であれば検診により乳がん死を防ぐことができるメリットが、マンモグラフィ検査による被ばくのデメリットで死亡するリスクより上回る可能性が示され、年齢が設定されています2)。
ただし、これは「乳房の健康チェック(ブレスト・アウェアネス)」を行っていただいていることが前提です。乳がんの中には増殖の速い乳がんも稀に隠れています「ブレスト・アウェアネス」は、『乳房を意識する生活習慣』です。女性が乳房の状態に日頃から関心を持つことにより、乳房の変化を感じたら迷わず、すぐに医師に相談するという正しい受診行動を身につける。そして、継続して2年一度のマンモグラフィ検査を心掛けてください。ただし、しこり、乳房のひきつれ、乳頭からの血性の液が出る、乳頭の湿疹やただれなどの症状がある場合は、次の検診を待たずに直ちに乳腺外来のある医療機関を受診してください。
乳がんについて詳しく知りたい方は、がん冊子「乳がん」(がん情報サービス)もごらんください。
なお、がん家系などによる追加検査や受診しない場合は、事前に「追加検査項目申請書(婦人がん検診用)」や「受診しない検査項目申請書(婦人がん検診用)」により申請していただくことで、個人の状況に応じた受診が可能ですので、所属所の共済事務担当者にお申し出ください。
乳房チェックは、着替えや入浴、シャワーなどの際に乳房を見て、触って、感じること
ブレスト・アウェアネス(乳房を意識する生活習慣)のすすめ
ブレスト・アウェアネスとは(PDF)
©2019乳がん検診の適切な情報提供に関する研究

| 2) | 「がん検診のあり方に関する検討会中間報告書~乳がん検診及び胃がん検診の検討項目等について~平成27年9月」厚生労働省 国立がん研究センターがん情報サービス「乳がん検診について」 http://ganjoho.jp/public/pre_scr/screening/breast.html |
|---|
乳がんで気を付ける症状は『しこり』です。
そのほか、乳頭分泌、乳首や乳房の変形、えくぼにも気をつけましょう。
・入浴時やシャワーで体を洗うとき ・着替えのとき
・寝る前に仰向けに寝たとき
毎月1回、月経終了後の4~5日目くらい、閉経後は日にちを決めて
触るときは、手で乳房をつまんではいけません。
指のひらをすべらせるように、なでるようにさわります。
「以前より硬い」、「前はこんなしこりはなかった」などの変化に気をつけて、できれば『乳頭の分泌物』『変形』や『えくぼ』がないかも確認しましょう。
小さなしこりを探す必要はありません。
「いつもと変わりがないかな」という気持ちでさわってみましょう。
©2019乳がん検診の適切な情報提供に関する研究
子宮頸がんと診断される人は20歳代後半から増加して、40歳代でピークを迎え、その後横ばいになるという、若い世代の方でもかかりやすいがんです。そのため、20歳からの検診が推奨されています。これまでは、20歳代は女性の希望者のみ受けていただいていましたが、令和4年度から20歳以上を受診対象としました。がんは若い頃にはならないものと考えがちですが、そうではないがんもあります。20歳から子宮頸がん検診を受けましょう。
また、がん検診に関する専門家の見解として、子宮頸がんは一般的に非常にゆっくりと進行するため、前がん状態といわれる段階から浸潤がん(進行がん)になるには、2~3年はかかると言われています。「子宮がん検診を毎年1回、または年間に複数回受診したとしても、2年に1度受診した場合と比べても、医学的なメリットは変わらない」とされています。また、がん検診にはメリットのみならずデメリットもあります。子宮頸がん検診によるデメリットとは、子宮頸部を小さいブラシでこすり、表面の細胞をとるため多少出血することがあります。また、偽陰性率、偽陽性率、過剰診断、偶発症、感染、受診者の心理・身体的負担などがありますが、子宮頸がん死を防ぐことができるメリットが、これらデメリットで死亡するリスクより上回る可能性が示され、年齢と受診間隔が設定されています。3)
ただし、月経(生理)以外に出血がある、閉経したのに出血がある、月経が不規則など、気になる症状がある場合は検診を待たず、すぐに婦人科を受診してください。
なお、がん家系などによる追加検査や受診しない場合は、事前に「追加検査項目申請書(婦人がん検診用)」や「受診しない検査項目申請書(婦人がん検診用)」により申請していただくことで、個人の状況に応じた受診が可能ですので、所属所の共済事務担当者にお申し出ください。
| 3) | 国立がん研究センターがん情報サービス「子宮頸がん検診について」 http://ganjoho.jp/public/pre_scr/screening/cervix_uteri.html 「有効性評価に基づく子宮頸がん検診ガイドライン」2020年7月29日国立がん研究センター |
|---|
胃がんにかかる人は50歳代以降に多く、わが国のがんによる死亡原因の上位に位置するがんです。原則、所属所を巡回して実施している総合健診では、これまで30歳以上の方に年1回胃部エックス線検査を実施してきました。国が推奨している胃がん検診(胃部エックス線検査)は「死亡率を減少させることが科学的に証明された検診」とされています。
一方、がん検診にはメリット(利益)のみならずデメリット(不利益)もあります。「検診間隔が短くなることにより、胃部エックス線検査そのものによる被ばく、まれに起こるバリウム誤えん、排便遷延、バリウムによる便秘・腸閉塞等の偶発症や、検診・精密検査の費用の増加等についても留意すべき」と指摘され、胃がん検診が導入された1983年(昭和58年)に比べて40歳代の胃がん罹患率が約1/2、胃がんの死亡率が約1/5と大幅に減少していることから、50歳以上の方に2年に1回実施することになっています(当分の間、胃部エックス線検査については40歳以上に対し年1回実施可能とされています)4)。
今回の見直しでは、一足飛びに対象年齢と検診間隔を変更せずに、経過措置として40歳以上、年1回の実施としました。
ただし、胃の痛み、不快感、食欲不振、食事がつかえるなどの症状がある場合は次の検診を待たずに医療機関を受診してください。
なお、がん家系などによる追加検査や受診しない場合は、事前に「追加検査項目申請書」や「受診しない検査項目申請書」により申請していただくことで、個人の状況に応じた受診が可能ですので、所属所の共済事務担当者にお申し出ください。
| 4) | 「がん検診のあり方に関する検討会中間報告書~乳がん検診及び胃がん検診項目等について~」平成27年9月厚生労働省 |
|---|
我が国の肝炎(ウイルス性肝炎)の持続感染者は、B型が110万人~120万人、C型が90万人~130万人存在すると推定されていますが、感染時期が明確ではないことや自覚症状がないことが多いため、適切な時期に治療を受ける機会がなく、本人が気づかないうちに肝硬変や肝がんへ移行する感染者が多く存在することが問題となっています。
総合健診では「感染の有無を確認していただくため」にB型とC型肝炎ウイルス検査を節目検査として実施しご本人だけに結果を通知してきましたが、過去5年間でほぼすべての方が受検されていますので、症状がない方で過去に肝炎ウイルス検査を1回も受けたことがない方について、少なくとも1回は肝炎ウイルス検査を受けていただくことをめざして、今後は新規資格取得した組合員(前年度健診後の新規資格取得者を含む)を対象に実施します。過去測定されたことのある方は実施しません。
なお、医療機関における出産・手術前等に行われる検査の1つとして、肝炎ウイルス検査を受けている場合があります。
ただし、肝炎が疑われる全身倦怠感や食欲不振、悪心[おしん](吐き気を催すこと。胸がむかつくこと)・嘔吐[おうと](胃の中にあるものを吐き出すこと)あるいは黄疸[おうだん](皮膚や白眼が黄色くなること)といった症状がある場合には、早めに受診されることをお勧めします。
県では「ウイルス性肝炎患者等の重症化予防推進事業」で、令和元年度から職域で実施する肝炎ウイルス検査を受けた者などからの情報提供等をすすめ、今なら「陽性」又は「現在、C型肝炎ウイルスに感染している可能性が高い」と判定され申請した者に対して、フォローアップとして初回精密検査費用の助成をし、治療が必要な場合には医療の公的助成が行われています。
詳しくは、厚生労働省や具体的な内容についてはお住まいの県[リンクは福岡県]のホームページをごらんください。(令和7年2月1日現在)
参考サイト)
厚生労働省 肝炎総合対策の推進
国立国際医療研究センター 肝炎情報センター

がん検診の目的は、がんを早期発見し、適切な治療を行うことでがんによる死亡を減らすことです。多くのがんを見つけることは、がん検診の目的ではありません。
無症状のうちに「がん」を早期に発見し治療することにより、がんによる死亡のリスクを減らすことができます。症状がある場合は、すぐに医療機関を受診してください。
「検診」はターゲットとする病気を発見するために行われるもので「健診」とは異なります
検診は特定の疾病を発見するために行われ、要精検の場合は確実に診断することが必要となります。
健診は疾病のなりやすさを判定するために行われ、異常の場合は発病を防ぐための指導を受けることなどが必要となります。
「がん検診」ががんによる死亡の減少につながるためには、さまざまな条件があります
がんによる死亡を減少させるためには、検査方法だけではなく、さまざまな条件を満たすことが必要です。がん検診には必ず不利益が伴いますが、症状のない健常者が対象であるため、不利益よりも利益が上まわる検診を行う必要があります。また、診断・治療を行うまでの過程が構築され、受診する前に一連の流れについての説明と同意がされている必要があります。
詳しくは、国立がん研究センターがん情報サービス「がん検診」をご覧ください。
わが国において、検診の対象として推奨できるのは、胃がん、子宮頸[しきゅうけい]がん、肺がん、乳がん、大腸がんです。
[総合健診では、胃がん、子宮頸がん、乳がん、大腸がんを受けられます]
がん検診は、早期発見によりそのがんの死亡を減少させることを目的としています。がん検診により死亡を確実に減少させることができるかは、科学的な方法に基づく検証が必要です。現在の検診は、このような検証を経て推奨されています。
多くの人を対象として行うことのできる検査方法が必要です。特定の施設や専門家しかできない検査方法はがん検診には不向きです。検査のための医療機器や、検査を行う医師や検査技師などが十分確保できることも基本条件となります。
どのような検査にも偶発症(医療行為に伴って予期せず起こる合併症)の可能性はありますが、その頻度は検査方法によって異なります。健康な人を対象に行う検査には、偶発症の可能性ができるだけ低いことが望まれます。
症状のない健常者を対象として、がんの人のみを検出し、がんのない人をがんでないと判定できる検査が理想ですが、現実にはそのような検査はありません。特に、がん検診においては、がんでない人をがんでないことが正確に判定できる検査方法が、利益、不利益のバランスの観点から望まれます。また、がん検診は完全に正確に判定できないため、定期的に受診すること、症状のある場合はすぐに医療機関を受診することが必要です。
発見されたがんに対する治療法が確立している必要があります。効果的な治療法が確立していることにより、救命が可能になります。
「がん検診」には利益(メリット)と不利益(デメリット)があるため、症状のない人が受けたときに総合的に利益(メリット)が不利益(デメリット)を上まわるがん検診だけを受診する必要があります。
症状が出てから受診した場合、がん検診と比べ、がんが進行していることが多くあります。一方、がん検診は症状のない健常者を対象にしていることから、早いうちにがんを発見できます。
がん検診を受けて「異常なし」と判定された場合に安心を得ることができるのも利益のひとつです。
がん検診には必ずデメリットがあります。がん検診の対象者は症状のない健常者のため、身体的、精神的苦痛を被るリスクはできるだけ低くする必要があります。デメリットを理解し、利益が上まわると判断した上で検診を受けることが重要です。
健常者を対象とした場合、100%がんを発見できる検査はありません。検出の限界よりも小さながんは検査で発見することはできませんし、検査そのものの限界もあります。このため、ある程度の見逃しは、どのような検診であっても起こります。
受診時の年齢が高い場合や、進行のゆっくりしたがんに対して特に精度の高い検診を行った場合、症状が出ず死に至らないがんを発見することがあり、これを「過剰診断」といいます。がんと診断された場合、過剰診断のがんと普通のがんを区別することはできないため、不必要な検査や治療を行ってしまう場合があります。
また、がんではないのにがんの疑いがあると判定されることがあり、これを検診での「偽陽性」といいます。100%の精度のがん検診はないため、「偽陽性」はある程度起こり得ます。
偶発症としては、胃の内視鏡検査では出血や穿孔[せんこう](胃壁に穴を開けること)を起こすものなどがあり、極めてまれですが、死亡に至ることがあります。またX線検査などによる放射線被ばくによりがんの誘発や遺伝的影響は、極めて低い確率ではありますが、否定することはできません。これらについては、検査を行う医師の技術向上や機器の改善などによってその影響を最小限に抑えられるようになっています。
がん検診を受ける場合、多かれ少なかれ心理的な負担があります。検診によって「がんがありそう(異常あり)」とされた場合、精密検査を受診する必要があり、検査の結果が出るまで精神的な負担がかかりますが、医師や看護師から十分な説明を受け、がん検診の利益、不利益を理解することが必要です。
引用)国立がん研究センターがん情報サービス「がん検診」
http://ganjoho.jp/public/pre_scr/screening/index.html